Was ist Fibromyalgie? Das Fibromyalgiesyndrom ist ein chronisches, gutartiges Schmerzsyndrom.
Charakteristisch sind diffuse Gelenk- und Muskelschmerzen am ganzen Körper sowie Schlafstörungen und chronische Erschöpfung.
Fibromyalgie geht oft mit einer Depression einher. → Mach hier den Selbsttest für Depressionen.
Inhaltsverzeichnis
Fibromyalgie: Symptome
Das Hauptsymptom von Fibromyalgie ist chronischer Schmerz in vielen verschiedenen Körperregionen. Weitere, die Fibromyalgie auszeichnende und ergänzende Symptome sind:
- Schlafstörungen,
- vermehrte (chronische) Erschöpfung,
- Muskel- und Gelenkschmerzen,
- Müdigkeit,
- Konzentrationsprobleme,
- druckschmerzhafte Sehnenansätze („Tender-Points“),
- Arthralgien und Gelenksteifigkeit,
- Leistungsminderung,
- Muskelkrämpfe,
- Parästhesien (Kribbeln, Taubheit),
- vermehrtes Schwitzen,
- Herzstolpern,
- Reizdarmsyndrom,
- Restless-Legs-Syndrom (Bewegungsdrang),
- depressive Verstimmung bis hin zur Depression.
Die Erkrankung führt nicht zu Schäden an Muskeln, Gelenken oder Organen. Betroffene von Fibromyalgie beschreiben Muskelschmerzen am ganzen Körper auch ähnlich den Schmerzen am ganzen Körper wie Muskelkater. Fibromyalgie ist keine entzündliche Erkrankung, sondern in erster Linie eine Störung der Schmerzwahrnehmung und -verarbeitung. Deshalb wirken die Schmerzen wie Muskelkater, ohne Sport gemacht zu haben. Die ständig wechselnden Schmerzen am ganzen Körper können auf der Haut, in den Muskeln und Gelenken spürbar sein.
Selfapy bei Depression
Der Online- Kurs von Selfapy bei Depressionen bietet Hilfe zur Selbsthilfe an, indem über die Selfapy App wirksame therapeutische Interventionen vermittelt und durchgeführt werden. Ein:e Psycholog:in begleitet den Kurs als persönliche:r Ansprechpartner:in. Der Selfapy- Kurs bei Depressionen ist auf Rezept verfügbar, das heißt, dass die Krankenkasse die Kosten übernimmt. Finde hier raus, ob Selfapy zu dir passt oder vereinbare gleich einen Termin für ein persönliches Infogespräch.
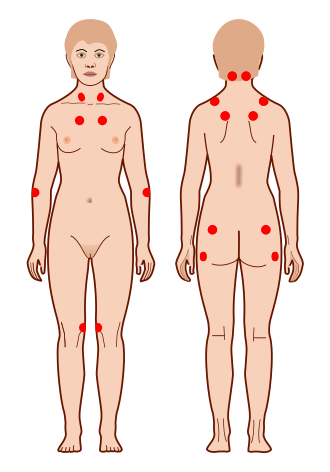
Fibromyalgie: Triggerpunkte
In der Grafik sind die 18 Tender Points zur Diagnose von Fibromyalgie paarig dargestellt. Für die Diagnose Fibromyalgie (Code: M79.7 im ICD-10) müssen 11 von 18 Punkten positiv mit Schmerz bewertet werden. Die Fibromyalgie Triggerpunkte, oder auch “tender points” genannt, bilden den Übergang von Muskeln zu Sehnen. Die Schmerzen an den Druckpunkten bestehen in der Regel auf beiden Körperseiten. Mindestens 4 der 5 Körperbereiche sind betroffen: Rücken mit Brustkorb, rechter Arm, linker Arm, rechtes Bein, linkes Bein. Die Fibromyalgie- Triggerpunkte sind hier zu sehen.
Fibromyalgie Behandlung: die Fibromyalgie-Therapie
Für die Behandlung von Fibromyalgie ist wichtig zu wissen, dass es hauptsächlich darum geht, die Beschwerden zu lindern, vor allem mit körperlichem Training und seelischer Unterstützung (Psychotherapie). Medikamente allein helfen nicht und sollten nur vorübergehend zum Einsatz kommen. Fibromyalgie (FMS) ist leider nicht vollständig heilbar. Die diffusen Schmerzen verschwinden nur selten vollständig. Die Prognose bei gutem Verlauf kann aber eine Symptomlinderung beinhalten. Vor allem Patient:innen ab 60 Jahren sind darin eingeschlossen. Folgende Ansätze können bei der Fibromyalgie Behandlung hilfreich sein:
- Patientenschulung: ausführliches Aufklärungsgespräch über die Gutartigkeit der Erkrankung
- konservative Therapie
- aerobes Ausdauertraining und Physiotherapie
- Entspannungstechniken und kognitive Verhaltenstherapie
- ggf. Psychotherapie
- Balneotherapie
- eventuell Anbindung an Selbsthilfegruppen
Die medikamentöse Therapie ist auf ca. 6 Monate Behandlungsdauer begrenzt und kann mit folgenden Präparaten erfolgen:
- Amitriptylin (1. Wahl; Antidepressivum)
- Duloxetin und Milnacipran (Antidepressivum)
- Pregabalin (Antiepileptikum)
Patientenschulung bei Fibromyalgie
Um mit den Beschwerden besser umzugehen, sind Schulungen empfehlenswert. In einer Patientenschulung werden viele Informationen zur Erkrankung und deren Behandlung sowie praktische Hinweise vermittelt, um das Wohlbefinden zu steigern und Stress zu verringern. Die Deutsche Fibromyalgie Vereinigung (DFV) bietet Infomaterial an, das man Terminkalender auf der Website der DFV sind Termine zu Vorträgen, Treffpunkten oder Konferenzen eingetragen, an denen man ggf. teilnehmen kann. Aber auch Selbsthilfegruppen und Fachärzt:innen können Aufklärungsarbeit leisten.
Sehr wirksam: Körperliche Bewegung
Laut der deutschen Schmerzgesellschaft empfehlen Experten bei Fibromyalgie mehrfach pro Woche für mindestens 30 Minuten ein nicht zu belastendes Ausdauertraining, wie Joggen, Schwimmen oder Fahrradfahren. Leichtes Krafttraining an zwei Tagen wöchentlich ist ebenfalls wirksam, zum Beispiel (Wasser-) Gymnastik. Wichtig ist, Muskeln und Bänder regelmäßig zu bewegen, ohne sie dabei zu stark zu belasten. Die deutsche Rheuma-Liga empfiehlt hier anschaulich Übungen bei Fibromyalgie. Das Immanuel Krankenhaus Berlin (Teil der Charité) bietet Hilfe bei Fibromyalgie an. Auch das Yoga Institut Berlin mit der zertifizierten Yogalehrerin Eva Obermeier kann als Anlaufstelle gesehen werden. Erfahrungsberichte sprechen bei Yoga von Erfolg: Britta ist an Fibromyalgie erkrankt und geht zur Yogatherapie bei Tanja in Berlin Kreuzberg– mit Erfolg:
Warum ich zu Tanja gehe? In Ihrem Kurs bin ich Mensch, keine Nummer. Bei Ihr kann ich meine Schmerzen und den Alltag vergessen. Es ist nicht wichtig den Anderen zu zeigen, wie gut ich bin. Es geht nur um mich: meinen Körper, Geist und meine Atmung. 75 Minuten Entspannung pur.
Psychische Begleiterkrankungen behandeln
Bei seelischen Belastungen empfehlen Fachleute zusätzlich eine Psychotherapie, insbesondere eine kognitive Verhaltenstherapie, wie Selfapy sie anbietet. Da Depressionen eine Begleiterscheinung sein können, ist der Online- Kurs von Selfapy eine hilfreiche Empfehlung. Finde hier raus, ob Selfapy für dich in Frage kommt.
Zusätzlich sind als Begleittherapie manchmal Medikamente hilfreich. Studien weisen darauf hin, dass das Antidepressivum Amitriptylin helfen kann. Es kann niedrig dosiert für eine gewisse Zeit zum Einsatz kommen. Häufige Nebenwirkungen sind Benommenheit, ein trockener Mund und Kopfschmerzen. Wenn das nicht wirkt, kommen in Einzelfällen vorübergehend andere Arzneimittel in Frage.
Fibromyalgie und Depression
Die Fibromyalgie kann Ursache, Folge und Nebenwirkung von Depressionen sein. Ungefähr 62 bis 86 % der Patient:innen mit Fibromyalgiesyndrom sind im Laufe ihres Lebens von Anzeichen einer Depression bzw. depressiver Symptomatik betroffen. Insbesondere bei den Symptomen Konzentrationsstörung und Gedächtnisstörung ist unklar, inwieweit sie auf Depressionen, Ängste oder unerwünschte Nebenwirkungen verwendeter, im zentralen Nervensystem wirkender Medikamente zurückzuführen sind. Neben der Therapie der Fibromyalgie wird Betroffenen eine Psychotherapie (kognitive Verhaltenstherapie) empfohlen, obwohl die Wartezeit für einen Psychotherapieplatz in Deutschland sehr lang ist.
Fibromyalgie: Schwerer Verlauf, was tun?
Bei schwerem Verlauf empfehlen Fachleute, verschiedene Verfahren zu kombinieren, zum Beispiel Ausdauertraining und Psychotherapie (KVT). Zusätzlich können auch Physiotherapie und Ergotherapie genutzt werden. Eine Behandlung in einer Schmerzklinik oder psychosomatischen Klinik kann ebenfalls hilfreich sein.
Nicht empfohlene Behandlungen
Folgende Behandlungen bringen oft keine Linderung und können teilweise sogar schaden. Daher empfehlen die Fachleute sie nicht:
- Schlaf- und Schmerzmittel (vor allem starke Opioide!)
- Spritzen in schmerzende Körperstellen
- Hormone wie Kortison
- physikalische Verfahren (z.B. Massage, Magnetfeldtherapie und Chirotherapie)
- spezielle Operationen, die angeblich Fibromyalgie heilen sollen.
Was man selbst tun kann
Eine sofortige Linderung der Symptome ist unwahrscheinlich. Meist dauert die Wirkung der Therapie einige Zeit. In der “Wartezeit” kann man folgende Dinge tun, die zur Symptomlinderung beitragen:
- Sport (am besten leichte Übungen, die Spaß machen)
- “Self- Monitoring”: sich selbst beobachten (zum Beispiel die Beschwerden in einem Tagebuch notieren)
- Feste Schlafroutine entwickeln und einhalten
- Ruhezeiten im Alltag
- Entspannungstechniken erlernen
- Stressbewältigungstechniken
- Meditative Bewegungstherapien (Tai-Chi, Qi-Gong oder Yoga)
- Erfahrungen mit anderen Betroffenen austauschen, z.B. in einer Selbsthilfegruppe.
Auch eine gezielte Ernährung hat schon bei vielen Betroffenen die diffusen Schmerzen erträglicher werden lassen. Es empfiehlt sich eine Umstellung auf mehrheitlich pflanzliche Nahrungsmittel, da diese entzündungshemmend wirken. Einige Studien haben herausgefunden, dass viele Betroffene ein erhöhtes sogenanntes “oxidatives Stresslevel” haben. Gemüse, Obst und grüner Tee können das ausgleichen, indem der Körper mit Antioxidantien versorgt wird. Entzündungsfördernde Lebensmittel wie Fleisch, Zucker, Weizen und Kuhmilchprodukte sollten nur in Maßen konsumiert werden. Mehr Infos zum Programm der “ErnährungsDocs” findest du hier.
Fasten für die Zellreinigung
Eine sehr hilfreiche Wirkung kann Heilfasten oder nur vereinzelte Tage des Fastens haben, da ein vorübergehender Nahrungsverzicht den Selbstreinigungsprozess der Zellen (Autophagie) anregt und so Schmerzen verringert.
Fibromyalgie Diagnose: Habe ich es?
Wie wird Fibromyalgie diagnostiziert?
Zur Diagnosestellung müssen die Kriterien des amerikanischen Kollegiums für Rheumatologie (ACR) erfüllt sein.
- Vorliegen von diffusen Schmerzen mehrerer Körperregionen
- Symptomdauer von mindestens 3 Monaten.
- Körperschmerzen in folgenden Regionen:
- Schmerzen des Achsenskeletts und/oder
- Schmerzen der rechten und linken Körperhälfte und/oder
- Schmerzen der oberen und unteren Körperhälfte und/oder
- Schmerzen bei Tasten von mindestens 11/18 definierten Druckpunkten (tender points).
Zudem dürfen keine Laborwerte (insbesondere BSG, CK, Kalzium, TSH) pathologisch sein. Die Patientenempfehlung gibt zudem vor, dass zur Diagnose von Fibromyalgie die Fibromyalgie - Symptome (oben genannt) nicht ausreichend durch andere körperliche Erkrankungen erklärbar sein dürfen. Ein:e Ärzt:in sollte deshalb die vollständige medizinische Vorgeschichte (inklusive Medikamenteneinnahme) erfragen (Anamnese).
Dazu kommen eine vollständige körperliche Untersuchung sowie Blutuntersuchungen. Wenn die medizinische Vorgeschichte, die körperliche Untersuchung und Blutuntersuchungen keinen Hinweis auf eine körperliche Krankheit ergeben, müssen keine weiteren Untersuchungen durchgeführt werden.
Darüber hinaus muss ausgeschlossen werden, dass die Beschwerden nicht auf einer Medikamentennebenwirkung beruhen. Besteht der Verdacht auf eine Krankheit, welche die Beschwerden vollständig oder teilweise erklärt, sind weitere fachärztliche Untersuchungen notwendig (z. B. Rheumatolog:in, Orthopäd:in, Neurolog:in). Bei Verdacht auf eine Medikamentennebenwirkung als (Teil-) Ursache der Beschwerden, kann das Medikament abgesetzt werden.
Bei einigen Fibromyalgie-Patient:innen lassen sich Krankheiten nachweisen, die einen Teil der Beschwerden erklären, nicht jedoch das gesamte Beschwerdebild (z.B. fortgeschrittener Kniegelenksverschleiß oder eine mild verlaufende, entzündlich rheumatische Krankheit).
Fibromyalgie: Ähnliche Erkrankungen
Wie hier beschrieben wurde, gestaltet sich die Diagnostik einer Fibromyalgie als sehr komplex, weil Röntgenbilder oder Laborwerte keine eindeutigen Ergebnisse liefern können, auch wenn sie wichtige Differentialdiagnosen ausschließen. Die Diagnosestellung beruht, wie bei psychischen Krankheiten auch, auf den Befunden der körperlichen Untersuchung und der Befragung der Patient:innen (Anamnese). Trotz der Muskel- und Knochenschmerzen am ganzen Körper bewirkt die Fibromyalgie keine krankhaften Veränderungen im Knochen- und Muskelorganismus. Wegen der unspezifischen Symptome dauert es daher oft lange, bis eine Fibromyalgie schließlich diagnostiziert wird. Dies geschieht am besten mit einer gründlichen Anamnese, also der Befragung über die Lebenssituation und Krankheitsgeschichte, zu Schlaf und vorhandenen Beschwerden. Bei der Bewertung helfen spezielle Fragebögen und Schmerzskalen. Differenzialdiagnosen, die den Fibromyalgie- Symptomen ähneln und abgeklärt und gegebenenfalls ausgeschlossen werden müssen, sind
- rheumatoide Arthritis: Die häufigste entzündliche Erkrankung der Gelenke verursacht chronische Schmerzen und Schwellungen zum Beispiel in den Fingern und Zehen.
- Spondylitis ankylosans (Morbus Bechterew): Morbus Bechterew ist wie die Fibromyalgie eine chronische aber entzündliche, rheumatische Erkrankung. Es sind vorwiegend die Wirbelsäule und die Kreuz-Darmbein-Gelenke betroffen.
- Vaskulitis (Entzündungen von Blutgefäßen): Vaskulitiden verursachen oft Schmerzen an Gelenken oder Muskeln ähnlich der Fibromyalgie.
- Hypothyreose (Schilddrüsenunterfunktion): Hier produziert die Schilddrüse zu wenig Hormone, was zu verschiedenen Beschwerden führen kann – zum Beispiel Müdigkeit, Antriebslosigkeit, Hautveränderungen oder Verstopfung.
Häufige Fragen bei Fibromyalgie
Die folgenden Fragen sind der wissenschaftlichen Leitlinie zur Behandlung von Fibromyalgie entnommen. Sie beantwortet die häufigsten Fragen von Patient:innen online:
- Lässt sich Fibromyalgie mit Blut- oder Röntgenuntersuchungen feststellen? Nein.
- Welche:r Arzt bzw. Ärztin kann die Diagnose Fibromyalgie stellen? Der bzw. die erste Ansprechpartner:in sollte der bzw. die Haus- bzw. Allgemeinmediziner:in sein. Die oben aufgeführten diagnostischen Untersuchungen können die meisten Haus- bzw. Allgemeinmediziner:innen durchführen und die Diagnose einer Fibromyalgie stellen. Manchmal wird eine Vorstellung bei einem:r Rheumatolog:in oder Schmerztherapeut:in empfohlen, um die Diagnose zu bestätigen.
- Was kann ich tun, wenn ich bei mir Fibromyalgie-Beschwerden vermute? Eine Selbstdiagnose „Fibromyalgie“ ist nicht möglich. Einen Arztbesuch vorzubereiten kann hilfreich sein, indem alle körperlichen und seelischen Beschwerden auf einem Blatt Papier aufgelistet werden und eine „Schmerzskizze” ausgefüllt wird. Das Blatt Papier und die Schmerzskizze sollte beim Arztbesuch vorgelegt werden.
- Was mache ich, wenn ein Arzt sagt: „Fibromyalgie gibt es nicht“? 1994 wurde Fibromyalgie in die offizielle Krankheitenliste der WHO aufgenommen. Einige Ärzt:innen oder psychologische Psychotherapeut:innen vertreten die Ansicht, dass Fibromyalgie eine seelische Störung bzw. eine psychiatrische Krankheit sei. Diese pauschale Behauptung ist falsch. Richtig ist, dass bei vielen (aber nicht allen) Fibromyalgie-Patient:innen auch seelische Störungen zusätzlich vorliegen können. Vermeide Diskussionen mit Ärzt:innen, ob es die Krankheit „Fibromyalgie“ gibt oder nicht. Unter Umständen wählen Psychosomatiker:innen, Psychiater:innen und psychologische Psychotherapeut:innen eine andere Bezeichnung für die Fibromyalgie. Diese Bezeichnungen lauten „somatoforme Schmerzstörung“ oder „chronische Schmerzstörung mit somatischen und psychischen Faktoren“. Nicht die Bezeichnung ist wichtig, sondern dass die Beschwerden ernst genommen werden und sich das Fachpersonal mit der Behandlung von Fibromyalgie bzw. mit den „somatoformen Störungen“ auskennt.
- Sterben Menschen mit Fibromyalgie früher? Nein. Die durchschnittliche Lebenserwartung bei Fibromyalgie ist normal.
- Gibt es eine Heilung bei Fibromyalgie? Eine anhaltende und vollständige Beschwerdefreiheit ist nicht möglich. Betroffene können jedoch lernen, mit ihren Beschwerden und Beeinträchtigungen besser zurecht zu kommen und ihre Lebensqualität zu verbessern.
Was sind die Ursachen von Fibromyalgie?
Die genauen Ursachen von Fibromyalgie sind – wie bei den meisten Erkrankungen auch –unbekannt. Mit großer Wahrscheinlichkeit müssen mehrere Faktoren zusammenkommen, damit sich Fibromyalgie entwickelt. Wie bei anderen Erkrankungen (z.B. Herzkranzgefäßverengung durch Rauchen, Stress und Blutfetterhöhung) können einzelne oder alle der unten genannten Faktoren bei Fibromyalgie-Betroffenen vorliegen, müssen es aber nicht. Es gibt auch Fibromyalgie ohne die unten genannten Risikofaktoren! Folgende Faktoren zeigen ein erhöhtes Risiko für die Entwicklung von Fibromyalgie an:
- Entzündlich-rheumatische Erkrankungen
- Fibromyalgie bei Eltern oder Verwandten 1. Grades (es gibt aber kein Fibromyalgie-Gen!)
- Rauchen, Übergewicht, mangelnde körperliche Aktivität
- Körperliche Misshandlung in Kindheit und Erwachsenenalter
- Sexueller Missbrauch in Kindheit und Erwachsenenalter
- Stress am Arbeitsplatz
Es wird also als unwahrscheinlich angenommen, dass Fibromyalgie auf einen einzelnen Ursachenfaktor oder Auslöser zurückgeführt werden kann. Zur Entstehung der Störung werden aktuell multifaktorielle Entwicklungsmodelle diskutiert. Die wahrscheinlichste Theorie ist, dass ein Zusammenspiel aus erblicher Veranlagung und allerlei psychischen, sozialen und biologischen Faktoren zu der Krankheit führt.
Da Fibromyalgie familiär gehäuft auftritt, sind genetische Prädispositionen anzunehmen. Im Verdacht stehen verschiedene Gene, die am Hirnstoffwechsel beteiligt sind, insbesondere bei den Botenstoffen Serotonin (am 5HT2-Rezeptor), Dopamin und den Katecholaminen (Adrenalin etc.). Allerdings sind diese Genvarianten nicht spezifisch für die Fibromyalgie. Entzündlich- rheumatische Erkrankungen wie die Rheumatoide Arthritis oder Lupus erythematodes gelten als eine weitere Ursache. Daneben:
- ein Vitamin-D-Mangel
- Rauchen
- Übergewicht
- mangelnde körperliche Aktivität
- psychische Faktoren wie sexueller Missbrauch und körperliche Gewalt in der Kindheit sowie sexualisierte Gewalt im Erwachsenenalter
- depressive Störungen.
Für die einzelnen Faktoren ist nicht klar, inwieweit sie ursächlich mit der Entstehung der Krankheit in Verbindung stehen.
Fibromyalgie: Bücher und mehr
Diese Literatur ist für Betroffene von Fibromyalgie geeignet:
- Eva Felde, Ulrike S. Novotny: Schmerzkrankheit Fibromyalgie, so kommen Sie rasch zur richtigen Diagnose, lindern Sie erfolgreich Ihre Schmerzen, mit vielen wertvollen Ratschlägen für Alltag, Familie und Beruf. ISBN 978-3-8304-3259-3.
- Wolfgang Brückle: Fibromyalgie. Endlich erkennen – richtig behandeln. Trias, Stuttgart 2016. ISBN 978-3-432-10028-9.
- Eberhard Wormer: Fibromyalgie. Die Schmerzkrankheit erkennen und erfolgreich behandeln. Mankau, Murnau am Staffelsee 2014. ISBN 978-3-86374-171-6.
Die Website der Deutschen Fibromyalgie Vereinigung (DFV) e.V. kann eine hilfreiche Anlaufstelle für Betroffene oder Personen, bei denen der Verdacht auf Fibromyalgie besteht, sein. Hier wird über Vorträge, Selbsthilfegruppen, neueste Forschung und vieles mehr informiert.
Neue Studien zu Fibromyalgie
Die Ursachen von Fibromyalgie sind nur sehr marginal erforscht und geklärt. Die Pressekonferenz, die begleitend zum Deutschen Schmerzkongress 2021 stattfand, gab aber Anlass zur Hoffnung. Professor Dr. med. Nurcan Üçeyler sprach über neue Forschungsergebnisse zu den Ursachen des FMS. Sie ist eine auf dem Gebiet führende Forscherin und Oberärztin der Neurologischen Klinik und Poliklinik am Universitätsklinikum Würzburg und Kongresspräsidentin des Deutschen Schmerzkongresses 2021. Sie berichtete über die “Small-Fiber-Pathologie” und immunologische Veränderungen bei Patienten mit Fibromyalgie.
"Wir konnten damals bei einem Teil der Betroffenen eine Störung der kleinen, schmerzleitenden Nervenfasern (small fibers) außerhalb des zentralen Nervensystems nachweisen, was wir Small- Fiber- Pathologie nennen."
Konkret zeigte sich bei den Betroffenen von Fibromyalgie eine Veränderung der Nervenfaserdichte in der Haut. Das ist auch schon von Patient:innen mit Diabetes bekannt. Im Rahmen der “Small-Fiber-Pathologie” kann es neben einer verminderten Hautsensibilität auch zu Missempfindungen und einer übersteigerten Schmerzwahrnehmung kommen.
Aktuell gelang es Forschern auch, immunologische Veränderungen bei Fibromyalgie- Patient:innen nachzuweisen.
Eine Arbeitsgruppe von der Universität Liverpool konnte bei einer Subgruppe von Fibromyalgie- Patient:innen Autoantikörper der Klasse “IgG” (Immunglobuline, jeder Mensch hat diese im Blut) nachweisen. Die Forscher:innen übertrugen die Antikörper auf Mäuse, woraufhin die Tiere eine gesteigerte Empfindlichkeit auf kalte und mechanische Reize zeigten.
Ebenfalls wurde auf dem Kongress eine aktuelle Studie erwähnt, in der Wissenschaftler:innen einen Mangel an natürlichen Killerzellen bei Fibromyalgie- Patient:innen feststellen konnten. Die verbliebenen Killerzellen des Immunsystems zeigten eine verstärkte Aktivität. Somit scheint die chronische Aktivierung und Umverteilung der zirkulierenden natürlichen Killerzellen zu den peripheren Nerven zur Immunpathologie der Erkrankung beizutragen.
Quellenangaben
- Deutsche Schmerzgesellschaft. Definition, Pathophysiologie, Diagnostik Und Therapie Des Fibromyalgiesyndroms. Available From: http://www.Awmf.Org/Leitlinien/Detail/Ll/145-004.Html [Cited: 11.05.22]
- Evdokimov Et Al. (2019): Reduction Of Skin Innervation Is Associated With A Severe Fibromyalgia Phenotype. Annals Of Neurology, doi: Https://Doi.Org/10.1002/Ana.25565
- Goebel Et Al. (2021): Passive Transfer Of Fibromyalgia Symptoms From Patients To Mice. The Journal Of Clinical Investigation, doi: 10.1172/Jci144201
- https://De.Wikipedia.Org/Wiki/Fibromyalgie#Cite_ref-11
Evdokimov Et Al. (2019): Reduction Of Skin Innervation Is Associated With A Severe Fibromyalgia Phenotype. Annals Of Neurology, doi:
Https://Doi.Org/10.1002/Ana.25565
Deutsche Schmerzgesellschaft. Definition, Pathophysiologie, Diagnostik Und Therapie Des Fibromyalgiesyndroms. Available From:
Http://Www.Awmf.Org/Leitlinien/Detail/Ll/145-004.Html
[Cited: 11.05.22]
Deutsche Schmerzgesellschaft. Definition, Pathophysiologie, Diagnostik Und Therapie Des Fibromyalgiesyndroms. Available From:
Http://Www.Awmf.Org/Leitlinien/Detail/Ll/145-004.Html
[Cited: 11.05.22]
Deutsche Schmerzgesellschaft. Definition, Pathophysiologie, Diagnostik Und Therapie Des Fibromyalgiesyndroms. Available From:
Http://Www.Awmf.Org/Leitlinien/Detail/Ll/145-004.Html
[Cited: 11.05.22]
Deutsche Schmerzgesellschaft. Definition, Pathophysiologie, Diagnostik Und Therapie Des Fibromyalgiesyndroms. Available From:
Http://Www.Awmf.Org/Leitlinien/Detail/Ll/145-004.Html
[Cited: 11.05.22]
Deutsche Schmerzgesellschaft. Definition, Pathophysiologie, Diagnostik Und Therapie Des Fibromyalgiesyndroms. Available From:
Http://Www.Awmf.Org/Leitlinien/Detail/Ll/145-004.Html
[Cited: 11.05.22]
[Http://Www.Awmf.Org/Leitlinien/Detail/Ll/145-004.Html](http://www.awmf.org/leitlinien/detail/ll/145-004.html)
[Cited: 11.05.22]
2. Evdokimov Et Al. (2019): Reduction Of Skin Innervation Is Associated With A Severe Fibromyalgia Phenotype. Annals Of Neurology, doi:
[Https://Doi.Org/10.1002/Ana.25565](https://doi.org/10.1002/ana.25565)
3. Goebel Et Al. (2021): Passive Transfer Of Fibromyalgia Symptoms From Patients To Mice. The Journal Of Clinical Investigation, doi: 10.1172/Jci144201
4.
[https://De.Wikipedia.Org/Wiki/Fibromyalgie#Cite_ref-11](https://de.wikipedia.org/wiki/Fibromyalgie#cite_ref-11)
- https://www.awmf.org/fileadmin/user_upload/Leitlinien/145_Schmerzgesellschaft/145-004ki_S3_Fibromyalgiesyndrom_2021-07-abgelaufen.pdf
- https://www.pschyrembel.de/fibromyalgie/K07RS/doc/
- Üçeyler Et Al. (2013): Small Fibre Pathology In Patients With Fibromyalgia Syndrome. Brain, doi: https://Doi.Org/10.1093/Brain/Awt053
Https://Doi.Org/10.1093/Brain/Awt05
3
Https://Doi.Org/10.1093/Brain/Awt05
3
Https://Doi.Org/10.1093/Brain/Awt05
3
- Verma Et Al. (2021): Unbiased Immune Profiling Reveals A Natural Killer Cell-Peripheral Nerve Axis In Fibromyalgia. Pain, Doi: 10.1097/J.Pain.0000000000002498
[Https://Doi.Org/10.1093/Brain/Awt05](https://doi.org/10.1093/brain/awt053)
3
8. Verma Et Al. (2021): Unbiased Immune Profiling Reveals A Natural Killer Cell-Peripheral Nerve Axis In Fibromyalgia. Pain, Doi: 10.1097/J.Pain.0000000000002498